Третият скрининг по време на бременност: времето и стандартите
Бременността свършва. Последният останал месеца, а бъдещата майка вече очаква с нетърпение да се срещне с бебето си. Именно в този труден период пада последният пренатален скрининг. Много хора искат да знаят предварително какво се крие зад тази концепция и какви резултати може да даде.
Какво е това?
Третият скрининг завършва пренатални обширни изследвания, насочени към идентифициране на възможни повишени рискове от раждането на бебе с аномалии в развитието. Проверките се извършват по препоръка на Министерството на здравеопазването за всички бременни жени.
Първият преглед е планиран за период от 10-13 седмици и се счита за най-информативен, той включва фетален ултразвук и лабораторно изследване на кръвта на майката ("двоен тест"). Вторият се провежда от 16 до 20 седмици и също така предполага лабораторна диагностика ("троен тест") и ултразвуково сканиране. Последният трети скрининг е окончателният, той комбинира задълбочен интегрален анализ на резултатите първи и на втория проучвания и допълва картината с вашите собствени данни.
Основната задача на антенаталния скрининг е да изчисли вероятността за раждане на бебе с груби хромозомни аномалии. Оценяват се маркери и предразположеност на жената към такива генетични патологии като синдрома на Даун, синдрома на Едуард, болестта на Търнър, синдрома на Патау, откриват се възможни дефекти на невралната тръба. Всички тези аномалии се считат за нелечими, много от тях са смъртоносни.
Второ, скрининг проучването ни позволява да установим как се осъществява пренаталния живот на мъничък човек: дали има достатъчно храна и кислород, няма пречки за нормалното му здравословно развитие.
Третият скрининг се счита за специален, тъй като в допълнение към възможните патологични развития на бебето с него можете да поставите някои усложнения на бременносттакоито могат да попречат на нормалното естествено раждане. Последното изследване също е необходимо, за да се изберат правилните тактики за раждане, както и да се изяснят техните дати.
дати
Третото изследване е планирано за периода от 30 до 36 седмици от бременността. Най-често акушер-гинеколози и гинеколози се опитват да изпратят бременна жена за преглед на срока от 32 до 34 седмица. Това време се смята за най-подходящо. Условията се дължат на особеностите на хода на бременността и развитието на бебетата.
Това е след тридесетата седмица, когато теглото на плода се увеличава значително и има малко място в матката за сблъсъци или други движения, рискът от утероплацентарно кръвообращение е значително увеличен. Самата плацента започва да „остарява” и след 30 седмици, а благосъстоянието на детето ще зависи пряко от скоростта на неговото стареене.
Трето тримесечие - точното време да се оцени състоянието на сърцето и кръвоносните съдове на бебето, да се определи степента на зрялост на белите му дробове, готовността на мозъка да „поеме контрола и контрола“. Ако по време на преминаването на предишни скринингови проучвания бяха установени някакви отклонения, сега е моментът да се оцени динамиката.
Ако при бебето са открити малформации на вътрешните органи, това е третият скрининг, извършван на експертно ниво, ще помогне на педиатричните неонатолози да решат как да помогнат на бебето веднага след раждането.
Какви изследвания идват?
За разлика от първите две проучвания, проведени през първия и втория триместър, третият скрининг не предполага задължителен списък от диагностични мерки. Какво точно ще бъде включено в скрининговия преглед на тази жена се решава от нейния акушер-гинеколог.
Това решение се основава на историята на жената, на рисковете, изчислени в предишни периоди, на нейното благосъстояние и на особеностите на хода на бременността. В хода на третото скринингово проучване, само две проучвания са задължително показани за всички бъдещи майки - Ултразвук и CTG.
Останалите се препоръчват и назначават според ситуацията.
Доплер
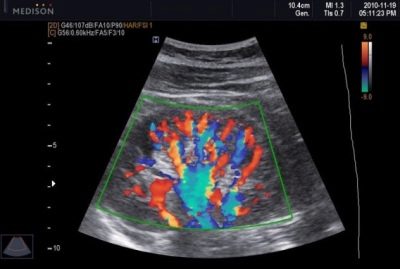
Днес този вид диагноза е силно препоръчан от всяка бременна жена, тъй като не е необходимо отделно посещение в предродовата клиника, а доплерното изследване може да се извърши директно по време на ултразвуково сканиране. Принципът на метода е идентичен с ултразвуковото сканиране.
Само на монитора по време на процедурата жената ще види не бебето си, а няколко многоцветни пулсиращи ленти: съдовете са оцветени в различни цветове, скоростта на кръвния поток през която е различна.
Този метод позволява да се уточни доколко детето е снабдено с хранителни вещества и майчината кръв, обогатена с кислород, дали има някакви проблеми с връщането на майката на кръвта на деца с метаболитни продукти, които трябва да бъдат елиминирани. Доплер изследва плацентата, пъпната връв, трите съда на пъпната връв (обикновено има точно 3 съда).
Ако лекарят има съмнение за фетална хипоксия или плацентарна недостатъчност, тогава USDG може да се извърши по-рано, започвайки от 20-та седмица на бременността., но информационното му съдържание е по-високо в периода от 32 до 36 седмици, когато плацентата работи на границата на своите възможности.
Третият скрининг на UZDG, и може би дори повече от веднъж, задължително включва жени с признаци на прееклампсия, подуване и високо кръвно налягане, Rh-отрицателни майки, които носят Rh-позитивно бебе, особено ако кръвните изследвания показват, че Rh- конфликт, жени, които в предишни проучвания разкриха аномалии на пъпна връв или плацента.
Методът дава ясна представа как работят кръвоносните съдове и сърцето на бебето, как функционира мозъчната му артерия.
Този преглед се счита за много важен за жените, които носят близнаци или тризнаци.Защото в случай на многоплодна бременност всеки плод има свой собствен кръвен поток, а не всички бебета получават най-доброто в една и съща степен - хранителни вещества, витамини, много кислород.
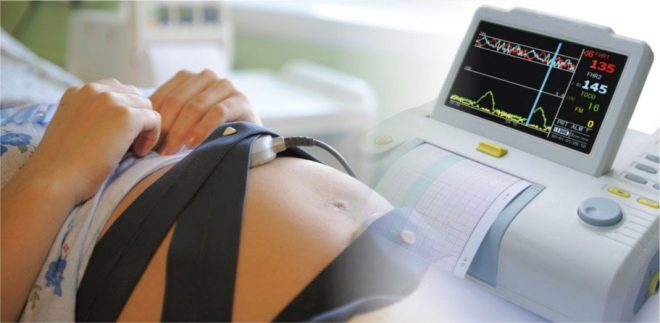
кардиотокография
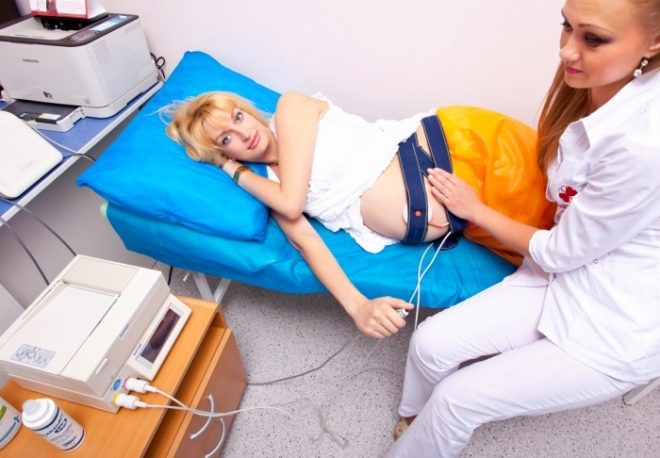
Това е много прост и достъпен метод и се предписва на всички бременни жени най-малко 3 пъти през третия триместър, а на жените в риск - всеки път, когато посещават акушер-гинеколог. Днес, в консултациите с жени, KTG устройствата се инсталират точно в офисите, където се провежда приемът, и няма нужда жена да отиде някъде за преглед. Същността на метода е при регистрация на движения на плода, сърдечна честота и контракции на стените на матката, които се измерват със специални сензори.
Те са прикрепени към корема на бременна жена в района на предполагаемото откриване на гърдите на бебето. Процедурата продължава от половин час до 2 часа.Всичко зависи от това колко бързо бебето демонстрира своите “способности”. Ако бебето заспи по време на CTG, тогава информацията за компютърната програма няма да е достатъчна и тя ще предложи да продължи измерването.
Показателите се записват на компютърен монитор, а самата програма показва данни за състоянието на плода, изразени в броя на точките. CTG дава доста ясна представа как се чувства бебето в утробата.
Най-необходимото такова изследване е за жени с Rh-конфликт, прееклампсия, ниска вода или висока вода, бременни жени, страдащи от хипертония, със заплаха от преждевременно раждане.
Този метод впоследствие ще се прилага в родилния дом, защото процесът на естествено раждане, дори ако те продължават без усложнения, се контролира CTG апарат на всеки 3 часа, за да могат лекарите да разберат как се чувства детето по време на раждането, дали има остра хипоксия, която може да доведе до необратими промени в централната нервна система.
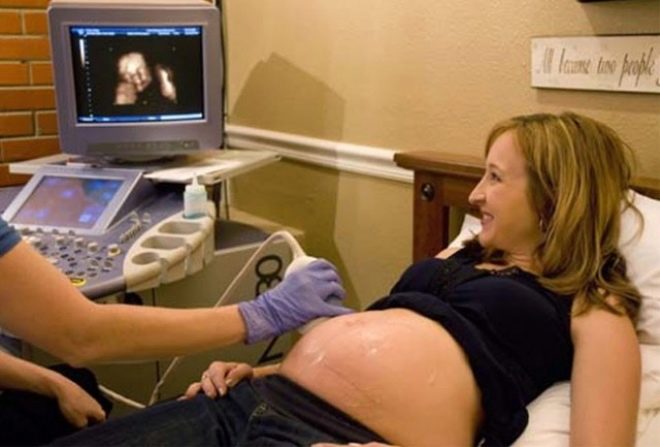
ултразвук
Ултразвукът при третия скрининг се извършва абдоминално през предната коремна стена. Матката е голяма, количеството вода прави визуализацията ясна. При сканиране се оценяват фетометричните параметри на трохите - дължината на костите, размерът на главата, гърдите, коремната обиколка. Лекарят внимателно изследва вътрешните органи на детето.
Те са напълно оформени и функциониращи. Оценяват се степента на зрялост, дебелина и местоположение на плацентата и състоянието на шийката на матката.
За преглед на цервикалния канал, ако има заплаха за преждевременно раждане, може да се използва вътрешен метод, когато сензорът е поставен вагинално.
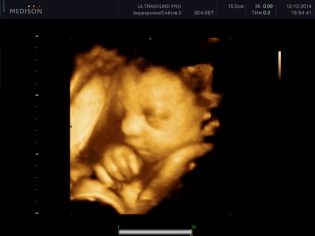
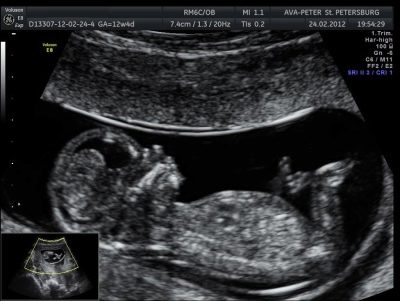
3D ултразвук за 30-36 седмици ви позволява да видите бебето в най-малкия детайл. Изглежда почти като че ли ще се появи след раждането му. Снимки, направени на такова ултразвуково сканиране, могат да украсят семейния домашен албум. Но за да разберете пола на детето по време на третия скрининг е доста трудно. Ако по някаква причина по-рано не беше възможно да се определи пола на бебето, сега това не е най-подходящото време за това. Детето е твърде голямо, вече е компактно „навито“ в маточната кухина, прибрани крака при предшественика на главата или седи на дъното с таза.
Във всеки случай, гениталиите са покрити с крака, дръжки, пъпки от пъпна връв и е невъзможно да се разгледат. Самото положение на детето в матката по време на този скрининг е важна информация, която е необходима, за да се избере начинът на доставка. Разбира се, трохите все още имат още няколко седмици, за да заемат правилната позиция. Но ако той не използва тази възможност, Лекарите могат да решат да имат цезарово сечение за период от 38-39 седмици.
Биохимичен кръвен тест
Не всеки трябва да дари кръв при третия скрининг. Обикновено насочването към стаята за лечение на бременността на 32-34 седмици води до жени с висок риск от генетични патологии в първия и втория триместър според резултатите от скрининга. Кръвта може да се препоръча да се премине към жени, при които резултатите от предишни проучвания са били нормални, но последното ултразвуково изследване разкрива анормално развитие на плода, малформации.
Биохимичен анализ разкрива кръвната концентрация на бременни hCG, AFP, плазмен протеин PAPP-A. Ако се извърши „четирикратен тест“, тогава към изброените вещества ще се добави определяне на концентрацията на плацентен лактоген.
Подготовка и процедура
Не се изисква специална подготовка на третия планиран скрининг от жена. Ако отидете на ултразвук, не е необходимо да пиете голямо количество течност, за да запълните пикочния мехур, тъй като обемът на водата вече е достатъчно голям, за да осигури ясна картина на монитора на скенера. Вече няма нужда да се обявява война на чревни газове, които могат да изтръгнат органите на малкия таз, защото матката е много голяма и не може да повлияе на нейната позиция.
Единственото нещо, което трябва да се предвиди, е изследването на ултразвука и доплер - резервна салфетка или малка кърпада избършете корема от гела след диагнозата.
Преди CTG е най-добре да се яде малък шоколад. Сладък, веднъж в околоплодната течност, ще й даде приятен вкус, детето няма да спи, но ще започне да проявява активност и дори хълцане, което ще позволи на програмата бързо да начертае движенията на бебето и сърцето му в състояние на активност.
Със същата цел, преди да влезе в офиса, където трябва да се премине CTG, си струва малко Разходете се по улицата, ходете по коридора на болницата, поемете дълбоко дъх, така, че бебето да получи повече кислород и да се държи по-активно.
Ако е предписан биохимичен кръвен тест (това се случва не толкова често, но все пак е възможно), изискванията са същите като при предишните скринингови проучвания. За да дойдете в стаята за лечение, където се събира кръв, имате нужда на празен стомахНяколко дни преди анализа не трябва да ядете мазни, пържени, пушени и кисели храни, както и голямо количество сладко. Трябва да се проведе последното хранене преди посещението в медицинско заведение не по-късно от 6 часа.
В деня на кръводаряване е необходимо да се измери температурата.Тъй като високата температура може да наруши биохимичните параметри на кръвта. Ако има признаци на настинка или заболяване, определено трябва да съобщите това на Вашия лекар. В някои случаи болни бременни или бременни жени, които са преживели нервен срив или са взели някакви лекарства в навечерието на диагнозата, не анализират.
Тълкуване - средни стандарти
Въпреки че всеки от методите има свои собствени резултати, те се оценяват, както и в предишни скринингови проучвания, само заедно.
ултразвук
При ултразвуково сканиране параметрите на видяното се вписват в отделна форма - протокол за скрининг на третия триместър. Основните съкращения в този документ са следните:
- BPR - двупариен размер на главата;
- LZR - фронто-тилен размер на главата;
- OG - обиколка на главата;
- Охлаждаща течност - обиколка на корема;
- DBK е дължината на бедрената кост;
- DKG - дължината на костите на крака;
- Дуоденум - дължината на раменната кост;
- DKP - дължината на костите на предмишницата.
Фетометрията на бебето е третият скрининг. По-долу е дадена таблица, всички размери са в милиметри:
Срочна седмица | BDP | LZR | ауспух | ОВ | DBK | DKG | KDP | DCT |
30 | 75 | 97 | 285 | 264 | 56 | 53 | 53 | 46 |
31 | 77 | 101 | 294 | 274 | 58 | 55 | 55 | 48 |
32 | 79 | 104 | 304 | 286 | 60 | 56 | 56 | 49 |
33 | 81 | 107 | 311 | 296 | 62 | 58 | 58 | 50 |
34 | 83 | 110 | 317 | 306 | 64 | 60 | 59 | 52 |
35 | 86 | 112 | 322 | 315 | 66 | 61 | 61 | 53 |
36 | 88 | 114 | 326 | 323 | 68 | 62 | 62 | 54 |
Ако детето е добре с вътрешните органи, и лекарят изследва сърцето, белите дробове, стомаха и червата, бъбреците и пикочния мехур, тогава протоколът посочва - "норма" или "изследвани". "Детство" при нормална бременност без усложнения до 35 седмици има зрялост -1, след което получава втора степен. Нормалното поставяне на плацентата през този период играе решаваща роля за присъдата относно възможността за извършване на самостоятелно естествено раждане. Плацентата и околоплодната течност са средни нормални стойности, показана е таблицата по-долу:
Период на бременност, цели седмици | IAG-индекс на околоплодната течност, mm | Дебелината на плацентата, мм |
30 | 145 | 30,48 |
31 | 144 | 31,33 |
32 | 144 | 32,18 |
33 | 143 | 33,04 |
34 | 142 | 33,89 |
35 | 140 | 34,74 |
36 | 138 | 35,59 |
Таблицата на височината и оцененото тегло на плода (средни стойности) е както следва:
Акушерски термин, седмици | Приблизително тегло, g | Височина, cm |
30 | 1500-1650 | 40-42 |
31 | 1650 – 1800 | 41- 43 |
32 | 1800 – 1950 | 42-43,5 |
33 | 1950 -2100 | 43- 44,5 |
34 | 2100 -2300 | 44,5 — 45,5 |
35 | 2300 – 2500 | 45 — 46,5 |
36 | 2500 – 2650 | 46 – 48 |
Аномалии в ултразвука
Малките разлики между средните стойности, показани в таблиците, и действителните цифри за една жена не трябва да предизвикват безпокойство. През третото тримесечие децата растат с различна скорост, те вече имат индивидуален вид и затова главата, краката, ръцете и коремът на едно дете могат да бъдат по-големи от другите.
Опасен от гледна точка на възможния недостатък на бебето е изоставането или напредването на средните статистически стойности за повече от 14 дни.
Намаляването на размера чрез фетометрия до същата стойност индиректно показва изоставане в растежа и развитието на трохите, възможно състояние на хипоксия и Rh-конфликт.В някои случаи, хоспитализация или цезарово сечение е необходимо преди време, ако състоянието се счита за животозастрашаващо за фъстъците.
След третото ултразвуково изследване, бременни жени с ниска плацентация и представяне на това временно спомагателно тяло, с преждевременно сгъстяване и стареене на плацентарните структури, и бременни жени с изразени полихидрамини или нисък поток се изпращат в болница под наблюдение до самото раждане.
CTG
Показателите се оценяват съгласно следните норми:
Състояние на детето | PSP (индикатор за състоянието на плода) | ЧСС сърдечен ритъм (удари в минута) |
Бебето е добре | До 0.8 | 119-160 - самостоятелно 130-190 - по време на шофиране |
Може да има някои нарушения | От 1.05 до 2.0 | 100-119 или от 160 и повече |
Състоянието на детето е сериозно, заплахата от живот е възможна | От 2.01 до 3.0 | 100 или по-малко или 180 или повече |
PSP е показател за състоянието на плода - основната обобщаваща точка на цялото изследване. Тя се изчислява от програмата въз основа на данните, получени по време на преминаването на диагнозата. Превишаването на нормалната стойност на ОСП (до 0,8) е основа за повтарящи се КТГ, вероятно в различно положение на тялото (ако жената седи, трябва да легнете). Ако отрицателният резултат се повтори, тогава бременната жена се хоспитализира и вече в болницата провеждат допълнителни изследвания и вземат решение за избор на по-нататъшна тактика.
Доплерови изследвания (USDG)
показатели:
| Акушерски термин, седмици | Индекс на съдовата резистентност | Индекс на пулсация |
| 30 | 0,64 | 0,95 |
| 31 | 0,63 | 0,85 |
| 32 | 0,62 | 0,84 |
| 33 | 0,61 | 0,84 |
| 34 | 0,60 | 0,83 |
| 35 | 0,59 | 0,81 |
| 36 | 0,58 | 0,81 |
Биохимични изследвания (30-34 седмици)
Последователите са следните:
Съдържание на HCG | Съдържание на PAPP-A | Съдържание на AFP | Съдържание на лактоген (PL) |
2700-78100 | 0.5 - 2.0 MΩ, с двойно - до 3.5 MoM | 100-250 U / ml | 3 - 12 mg / l |
Всякакви аномалии в лабораторните тестове по време на бременност могат да разкажат много на опитен лекар, така че не трябва да се опитвате сами да дешифрирате резултатите. При третия скрининг количественият показател за хормони и протеини не е даден толкова важен, както при първия и втория скрининг, и следователно диапазонът от норми, представен в таблицата, е толкова широк.
Само цялостна оценка на резултатите от всички видове диагностика, допълнена от лабораторна картина, може да помогне на лекаря да открие истинските причини за определена аномалия или патологично състояние.
Възможни проблеми
След третия скрининг и преди този важен въпрос, жените имат много въпроси за това какви проблеми могат да сочат резултатите от тази последна диагностична кампания. Най-често срещаните и сериозни са следните състояния и симптоми:
- Резусен конфликт - коремната обиколка може да бъде увеличена чрез фетометрия, ако формата на заболяването е едематозна, се наблюдава значителен излишък от стойности с останалата част от тялото.
- Генетични патологии - при крайния етап на бременността повечето синдроми и аномалии в развитието на детето вече са ясно видими на ултразвук. Те се проявяват като множествени дефекти на развитието, почти винаги - сърдечен дефект, деформация на лицевите кости, скъсяване на костите на бедрото и долната част на крака.
- Фетална хипоксия - позволяват инсталирането на USDG и CTG. Ако детето има недостиг на кислород, всичко зависи от етапа на кислородно гладуване. Хипоксията на началния етап изисква медицинска подкрепа на детето, тъй като бебето все още е твърде рано да се роди. Тежка хипоксия - показание за спешна операция - цезарово сечение, за да се спаси живота на детето.
- Ниска плацентация, Когато „бебешката седалка“ е ниска, рисковете от преждевременно раждане се увеличават. Почти винаги, при проблеми с местоположението на плацентата в маточната кухина в по-късните етапи, лекарите са склонни да хоспитализират бременна жена, така че тя и бебето да могат да бъдат под постоянен надзор от специалисти.
- Вътрематочна инфекция. Лекарите могат да я подозират за увеличеното количество околоплодна течност.Ако при последния скрининг индексът е съвсем нормален, а на третото ултразвуково сканиране е показано полихидрамно, пациентът е хоспитализиран, за да разбере вида на вътрематочната инфекция и да реши как да помогне на бебето.
Точност на изследванията
Самият скрининг не е точна диагностична мярка, според резултатите от която ще се направят неоспорими диагнози на бъдещата майка или на детето. Скринингът само прогнозира и показва възможните рискове, и дори при висок риск от раждане на болно бебе, трохите могат да бъдат напълно здрави. Преценете сами, че висок риск за болестта на Търнър от 1: 100 означава, че при такъв синдром само един от сто бебета със същия точен риск ще се роди. 99 други ще бъдат родени здрави, въпреки тревожните прогнози.
Точността на ултразвука през третия триместър е висока - около 90%. Патологиите, ако има такива, лекарят ще може да види. Точността намалява само при инспектиране на близнаци или тризнаци - не винаги е възможно да се изследват всички части на тялото на всяко отделно бебе.
Като цяло, третият скрининг се дава на жените по-лесно и по-лесно от предишните две, ако смятате, че прегледите, тогава бременните жени харчат по-малко нерви по време на прегледа, а последните изследвания дават много по-малко резултати.