Втори скрининг по време на бременност: дати и норми на показателите
Всяка бъдеща майка иска бебето й да се роди здраво. Перинаталният скрининг е необходим, за да се определи естеството на хода на бременността и навременното установяване на различни патологии. Тази статия ще ви разкаже защо се нуждаем от втори скрининг по време на бременност.
Какво е това?
Скрининг за бременност е комплекс от проучвания, необходими за навременното установяване на различни нарушения на вътрематочното развитие на плода. Също така с помощта на тези изследвания може точно да се определи състоянието на майката. Оценка на резултатите, получени от лекари, занимаващи се с няколко специалности.
За удобство лекарите са разделили целия период на бременност на няколко големи периода от време, които се наричат триместри. Всеки продължава 3 на месеца, За да опише продължителността на бременността акушер-гинеколозите използват гинеколози в продължение на седмици. В този случай, всеки триместър е 12 акушерски седмици.
Скринингът при бременни жени е много важна процедура, която беше въведена не много отдавна. Първите препоръки относно необходимостта от него бяха направени от представители на Министерството на здравеопазването на Русия. Според експерти на министерството, въвеждането на такава мярка би трябвало да има положителен ефект върху неблагоприятната демографска ситуация в страната.
Скринингът по време на бременност е необходим, за да се намали майчината и детската смъртност. Също така, без този диагностичен комплекс е невъзможно да си представим своевременната пренатална диагностика на различни генетични и хромозомни заболявания.
Трябва да се отбележи, че скринингът по време на бременност се извършва във всички икономически развити страни. Различните програми за финансиране причиняват само разликата в списъка на необходимите за провеждане на изследвания. В нашата страна този комплекс също постепенно се разширява. За навременното откриване на опасни генетични заболявания е необходима по-съвременна диагностика.
Във всеки триместър на бременността, определени патологии се определят чрез развитие на бебето в утробата чрез скрининг. Това до голяма степен се дължи на специфична физиология на плода. Ежедневно променящите се хормони на бременна жена също изискват по-подробен подход.
За целия период на бременността лекарите обикновено препоръчват на бъдещите майки да преминат 3 такива скрининга. В някои ситуации техният брой може да бъде намален до две. Това обикновено се открива в нормалния ход на бременността.
Какво включва?
По време на втория скрининг лекарите оценяват доста голям набор от различни показатели. Бременна жена трябва да се подложи на биохимични кръвни изследвания, както и да се подложи на ултразвук.
В някои случаи, най-вече по медицински причини, диагностичният комплекс може да бъде донякъде разширен.
На този етап от бременността лекарите трябва да проверят хормонални нива. Такива проучвания дават възможност да се разкрият дори скрити болести, които са съществували преди или са се развили в майката още по време на носене на бебето. Ако хормоналния фон при бременна жена значително се отклонява от нормата, тогава лекарите могат да предпишат специална лекарствена терапия.
Определянето на генетичните патологии е много важен етап от скрининга за втория триместър на бременността. По това време изследването е съсредоточено в значителна степен. Целта на скрининга е да се изключат от изследваните жени, които нямат признаци на хромозомни заболявания.
Ако резултатите от тестовете покажат някакви аномалии в плода, които са несъвместими с неговия живот, тогава въпросът за аборта се повдига.
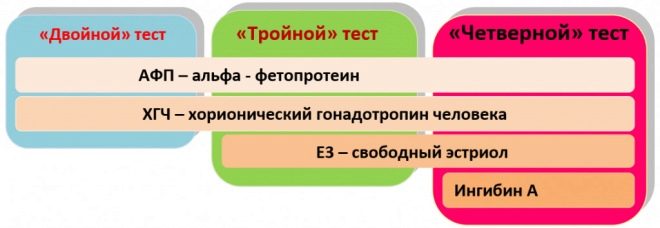
По време на скрининга експертите оценяват както биохимичните параметри, така и ултразвука. Лабораторният метод, използван при такова изследване, често се нарича „троен” от лекарите. Факт е, че за неговото използване три основни биохимични показателя:
- чХГ;
- свободен естриол;
- алфа фетопротеин.
В някои ситуации може да е необходимо да се продължи този тест.
Един гинеколог може да препоръча PCR тест за 12 инфекции на бъдеща майка, която е имала инфекция на пикочните пътища по време на бременността. Това проучване ще помогне да се идентифицират всички "тъпи" патологии, които могат да влошат хода на бременността.
За да се изключи изразена алергична патология, лекарят може също да препоръча даряването на кръв за специфични антитела (AT). Тези протеинови вещества могат да се образуват в майчиния организъм върху някои фетални структури, които могат да бъдат алергени (АХ). Такъв възникващ имунен конфликт може да предизвика образуването на различни патологии.
Опасни заболявания, които могат да причинят вродени заболявания на плода, също могат да бъдат диагностицирани по време на скрининга. За тази цел лекарят, който наблюдава бременна жена, може да препоръча да дари кръв за определяне на HIV тип 1. Често този анализ се извършва заедно с дефинирането на специфични маркери на хепатит B и C. \ t
дати
Вторият скрининг се провежда във втория триместър на бременността.
Всички проучвания на бъдещите майки се препоръчват отивам от 16 до 20 седмица, Допуска се само няколко изключения, когато скринингът може да се забави. Обикновено те са свързани с противопоказания, за да може една жена да извърши някакво изследване. Такива ситуации са изключително редки в практиката на акушер-гинеколози.
Много мумии се интересуват от въпроса дали е възможно да се дари кръв за изследване и да се подложи на ултразвуково сканиране в различни дни. Това не е забранено. Въпреки това, те все още трябва да обсъдят условията на посещението със своя лекар. Много често се случва, че самият лекар ще препоръча конкретни дати за извършване на лабораторни изследвания или ултразвук.
Кой трябва да мине?
Висока майчина и детска смъртност в Русия се дължи на факта, че лекарите препоръчват скрининг по време на бременност за почти всички жени. Експертите обаче отделят няколко „специални” или категоризирани категории майки, които не могат да избегнат такъв комплекс диагностика.
Високо рисковите групи включват:
Бъдещи майки, чието зачеване на бебето е станало след техния 35-ти рожден ден;
Бременна с патологично течение 1 триместър на бременността;
Бъдещи майки с обременена семейна история на развитие на хромозомни или генетични заболявания, особено по линия на първите и най-близките роднини;
Бременни жени, които са претърпели вирусни или бактериални инфекции през първите седмици от бременността;
Бъдещи майки, страдащи от диабет, особено инсулинозависима опция;
Бременни жени, които имат някаква онкологична болест или обременена история на неоплазми;
Жени, чиито предишни деца имат тежки патологии и вродени малформации;
Бременни жени, които са имали няколко спонтанни аборти или които са имали много аборти преди началото на тази бременност;
Бъдещи майки, които са били диагностицирани с някои вътрематочни дефекти на растежа чрез ултразвук по време на 1 скрининг.
Ако по време на 2 скрининга лекарите отново разкрият определени патологии, но абортът не е необходим, тогава те ще препоръчат да се подложи на друг комплекс от такива изследвания, но вече през третия триместър. Такава динамика е необходима, за да се определи тежестта на възникващите заболявания. Ако тази ситуация може по някакъв начин да се промени с помощта на лекарствена терапия, тогава лекарите ще прибегнат до това.
В някои случаи може да се наложи да се консултирате с генетик, за да се определи необходимостта от следващия скрининг. Ако след това лекарят изключи всички възможни заболявания, то в третия триместър бъдещата майка може да бъде препоръчана само за ултразвуково изследване.
Консултацията с генетика е много важен компонент на пренаталния скрининг. Ако акушер-гинеколог й препоръча да отиде, тогава все още си струва да присъства на такъв прием.
обучение
За да получите надеждни резултати е много важно да се подготвите правилно. Може да отнеме няколко дни между доставката на биохимични анализи и ултразвук. В този случай всички препоръки трябва да се спазват през целия период на подготовка за втория скрининг.
Липидно понижаваща диета ще помогне за получаване на по-точни резултати. Такава храна напълно изключва всякакви мазнини и пържени продукти. Всяка храна, богата на холестерол, също е ограничена. Следвайте тази диета трябва 5-7 дни преди скрининг, В този случай резултатите от проучването ще бъдат по-надеждни.
Ограничаването на протеините в диетата на бъдещите майки не си струва. Той е необходим за пълния растеж и развитие на плода. Преди тестването те трябва да изберат по-леки протеинови продукти. Те включват постно риба и бяла риба, постно говеждо месо, пуйка. Яжте свинско месо и агнета седмица преди да отидете в лабораторията, не си струва.
Акушерите и гинеколозите не препоръчват на бременните жени в навечерието на изследванията да променят значително режима си на консумация. Особено не трябва да правите това на бъдещите майки, страдащи от различни едеми. Основното ограничение е преди ултразвук.
В този случай, няколко часа за изследвания трябва значително да ограничи използването на вода.
Веднага си струва да се отбележи, че в някои ситуации може да е необходимо и обратно, активното пълнене на пикочния мехур. Това обикновено е необходимо за извършване на трансабдоминално проучване за определени медицински състояния. За да направите това, лекарят ще препоръча на бъдещата майка за 1-1,5 часа преди проучването да пие 3-4 чаши вода. Обикновено такива препоръки се дават преди ултразвука.
2-3 дни преди ултразвуковото изследване бъдещите майки трябва ограничаване на плодовете и зеленчуците в менюто. Също така под ограничението попадат бобовите и всички видове зеле. Тези продукти са богати на груби влакна, които увеличават газирането и чревната перисталтика. Също така, появата на газове в червата води до използването на газирани напитки или дори квас.
Всичко това допринася за факта, че по време на ултразвука се засилва явлението негативност на ехото. В такава ситуация лекарят просто не може да получи висококачествено изображение на монитора на ултразвуковото устройство.
Кръвните изследвания трябва да се правят сутрин. Това трябва да се прави строго на празен стомах. Лекарите отдавна отбелязват, че тестовете, взети вечер, често не стават информативни. Вечерта в навечерието на лабораторните тестове трябва да се консумират възможно най-лесно.На сутринта след събуждане не можете да ядете.
Резултатите от биохимичните тестове са доста зависими от ефектите на много фактори. Дори яденето на морски дарове, цитрусови плодове, шоколад и мед може да доведе до тяхното изкривяване. Много често това се случва в такива ситуации, когато тези продукти се използват в навечерието на тестването.
Упражнението е друг възможен фактор, който ще доведе до изкривени резултати. Дори обичайното почистване на апартамента, което бъдещата мама ще започне да прави в навечерието на пътуването до лабораторията, може да доведе до факта, че лекарите намират резултатите от теста ненадеждни.
Не трябва да посещавате специални занятия или йога за бременни жени преди скрининг. По-добре е да ги отложим в този случай за няколко седмици. Ежедневните разходки на чист въздух ще бъдат за бъдещите майки отлична алтернатива на физическото натоварване през този период. Такава алея ще се хареса на бъдещото бебе. По време на разходки във въздуха в кръвта постъпва голямо количество кислород, което е отлична превенция на феталната хипоксия.
Изключването на психо-емоционалния стрес е много важна стъпка. преди скрининг. Лекарите установиха, че ако бъдещата майка често се притеснява или притеснява, докато носи бебето си, рискът от развитие на неврологични заболявания в детето си се увеличава значително. Силният психо-емоционален стрес може да повлияе и на получаването на надеждни резултати от ултразвука. Провокира силен спазъм на кръвоносните съдове, което може да повлияе неблагоприятно на представянето на утероплацентарния кръвен поток.
Тестове и причини за аномалии
Всяко отклонение от нормата трябва да бъде оценено от експерти. Важното е увеличаването и намаляването на тези показатели. Съставянето на изчерпателен доклад след проверката изисква задължително тълкуване на всички получени резултати.
Лекарят никога няма да постави диагнозата само за един резултат от биохимичния анализ. В някои случаи, за да се определи патологията без ултразвук е невъзможно.
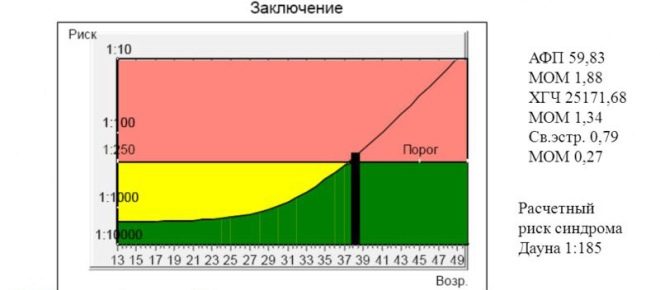
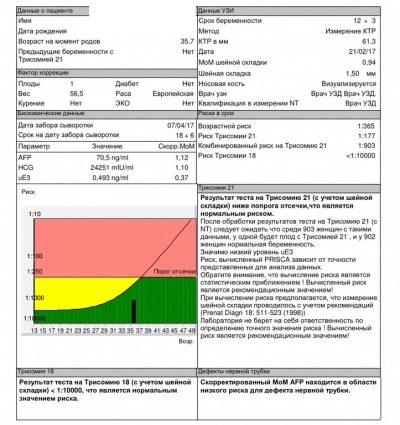
чХГ
Chorionic gonadotropin, или hCG - е един от компонентите на "тройния" биохимичен тест. Също така е биологично активна субстанция, наречена от лекарските хормони на бременността. Неговата концентрация постепенно се увеличава до втория триместър на бременността. Само непосредствено преди раждането, тя попада малко.
- До 16 седмица тази цифра е 10 000 - 58 000 IUU / ml.
- На 17 седмица стойностите са 8000-57 000 мед / мл.
- До 20-та седмица на бременността - 1600-49 000 IU / ml.
повишената
Високи нива на гонадотропин в кръвта се откриват при пренасяне на близнаци или тризнаци. В този случай лекарите дори използват специални маси, в които се въвеждат нормалните стойности на този хормон. Повишените кръвни нива на hCG могат да покажат наличието на прееклампсия или някои тумори в майката. Подобна ситуация се развива и в случай, че бъдещата майка е принудена да приема имуносупресивни или хормонални лекарства по време на бременност.
намален
Намалено количество hCG в кръвта се открива при много патологични състояния. Концентрацията на гонадотропин значително намалява с повишен риск от спонтанен аборт. Намалената концентрация на hCG в кръвта показва вътрематочно забавяне на плода или синдром на Edwards. Критичното ниво на гонадотропин се среща по време на смъртта на детето при плода.
Алфа фетопротеин
Това специфично вещество се образува под влиянието на функционирането на ембриона. През първите седмици от развитието на плода, той се синтезира в жълтъчния сак. След това се образува вече под въздействието на черния дроб и в органите на стомашно-чревния тракт на бебето.
Наличието на това вещество в кръвта е от жизненоважно значение. Тя позволява на плода да осигури всички необходими хранителни вещества, както и да го предпазва от агресивните ефекти на естрогена.Алфа-фетопротеин намалява риска от развитие на имунно възпаление между майката и плода.
Това вещество прониква в организма на майката чрез общата система на маточно-плацентарния кръвен поток. Доста висока концентрация на алфа-фетопротеин се наблюдава и в плацентата.
През различни периоди на бременност индикаторите на този хормон са различни. Това се дължи на физиологията на развитието на плода.
- На 16-18 седмица от бременността стойностите на алфа-фетопротеина са 15-95 U / ml.
- На 20-та седмица концентрацията на това вещество се променя на 27-125 U / ml.
повишената
Повишени нива на алфа-фетопротеин се откриват не само при патологични състояния. Повишената концентрация на този хормон показва наличието на многоплодна бременност. Това състояние се открива и при прееклампсия. Тази патология може да бъде изключително опасна за развитието на множество усложнения.
Увеличаването на кръвния алфа-фетопротеин показва възможно образуване на малформации. В този случай, за да се изключат патологии, се изисква ултразвуково сканиране. Лекарите отбелязват, че повишено ниво на този хормон също е открито с различни дефекти и разрез на нервната тръба.
Вродената нефроза на бъбреците в плода се проявява и със значително увеличение на алфа-фетопротеина по време на бременността.
ниско
Намалените нива на алфа-фетопротеин могат да покажат възможно развитие на някои генетични дефекти - синдром на Едуардс и синдром на Даун. Също така, тази ситуация може да бъде много неблагоприятен симптом на проявата на "замразена" бременност. В този случай, за съжаление, се изисква аборт, тъй като неговото по-нататъшно развитие вече не е възможно.
Свободен естриол
Увеличението на това биологично активно вещество възниква непосредствено след зачеването. Този хормон е много силно свързан с гонадотропин. Това вещество се синтезира от плацентата и черния дроб на плода.
Повишената концентрация на естриол е необходима за нормалното маточно-плацентарно кръвообращение. Също така благодарение на това вещество се осигурява необходимия тонус на кръвоносните съдове на матката и плацентата. Нарастващата концентрация на този хормон влияе върху образуването и по-нататъшната работа на каналите на млечните жлези.
В различни периоди на бременност стойностите на този показател могат да бъдат различни.
- На 16-та седмица стойностите на хормоните са 5.4-21 nmol / l.
- Към края на 18-та седмица концентрацията на веществото се променя на 6.7-26 nmol / l.
повишената
Това състояние по време на бременност също може да бъде доста физиологично. Тя се развива в бъдещите майки, които имат близнаци или тризнаци. В този случай концентрацията на свободния естриол се увеличава спрямо нормата с коефициент 2-3.
Бременност от голям плод е друг фактор, който може да доведе до увеличаване на серума на дадено вещество. Различните появяващи се патологии на пикочните пътища на плода се проявяват и чрез повишаване на концентрацията на естриол. Често заболяванията на пикочните пътища или на бъбреците на майката стават основна причина за развитието на това състояние при дете.
ниско
Нисък естриол може да се появи при различни генетични заболявания, като синдром на Едуардс или болест на Даун. Патологията на плода, съпроводена с намаляване на концентрацията на естриол, може също да бъде свързана с нарушено развитие на нервната тъкан.
Намаленото утероплацентарно кръвообращение се проявява и чрез намаляване на концентрацията на естриол в кръвта. Тази функция се проявява в патологичния ход на бременността. Също така, промяна в хормоналния фон е резултат от приемането на някои хормонални лекарства, които бъдещата майка трябва да предприеме за лечение на свързани заболявания.
Inhibin A
Анализът за определяне на това вещество се извършва само по определени медицински причини. Обикновено тя се възлага на жени, чиито предишни резултати от теста не са надеждни.Също така, това изследване може да се използва за изясняване на наличието на патологии.
Концентрацията на този хормон в кръвта се увеличава значително по време на бременността. Преди зачеването, инхибин А се синтезира от яйчниците. Тази функция поема вече плацентата на плода. Този тест се използва за определяне на различни вродени дефекти на вътрематочно развитие.
повишената
Този спомагателен тест помага да се определят доста различни генетични заболявания дори в периода на развитие на плода. Някои хромозомни патологии също се проявяват като увеличение на веществото в серума.
Повишеното ниво на инхибин А в кръвта предхожда много опасно състояние - жлъчния мехур. Често, фетопластичната недостатъчност се проявява чрез увеличаване на този биохимичен индекс.
намален
Редуцираният инхибин А се открива, когато се прояви застрашен аборт. В тази ситуация лекарите могат да поръчат повторен анализ. Липсата на положителна динамика ще покаже, че бременността, за съжаление, не се развива. В този случай може да се наложи спешно хоспитализиране на бъдещата майка в болницата за интензивно лечение.
мама
Изчисляването на този важен коефициент се извършва с помощта на специална компютърна програма, в която се въвеждат всички основни начални стойности. Този индикатор ни позволява да преценим риска от възможни отклонения на вътрематочното развитие спрямо нормалните стойности.
Нормалното изпълнение на този критерий е 0.5-2.5 MoM.
За какво е?
дати ултразвуков скрининг падат на 20-22 седмица от бременността. Лекарите казват, че ултразвук експертна класа може да се проведе много по-късно - на 22-24 седмица. По-добре е такива изследвания да се извършват от опитни и квалифицирани специалисти със значителен клиничен опит с бременни жени.
Вторият скрининг се провежда главно трансабдоминален начин, За да се получи изображение в този случай, се използва ултразвуков датчик, с който лекарят води кожата на корема на бъдещата майка.
Transvaginal ултразвук през втория триместър на бременността на практика не се извършва.
За да се получи добър образ на монитора на ултразвуковото устройство, се използва специален прозрачен гел. Прилага се върху кожата на корема преди процедурата. Този гел подобрява отражателните свойства на ултразвуковите вълни. Нейната употреба не може да провокира развитието на алергични състояния или по някакъв начин да навреди на бъдещото бебе.
С помощта на ултразвук по това време на бременността, можете да определите основните жизнени органи на плода. Експерти, извършващи изследвания, определят размера на черния дроб, жлъчния мехур и червата. Изследването на мозъка и неговите основни структури играе много важна роля в диагностиката на много патологии.
През второто тримесечие на бременността, лекарите също определят обиколка на гръдния кош и корема. Аномалиите на тези индикатори показват различни патологии, възникнали в плода. Също така, за да се оцени развитието на бебето, лекарите определят размера на някои тубулни кости. Липсата на някои костни образувания на този етап на вътрематочно развитие може да показва много сериозни патологии.
Оценка на лицевите кости на лицето играе много важна роля в диагностицирането на много заболявания. За целта специалист по ултразвук подробно проучва фронталната кост, очните кухини, областта на назолабиалния триъгълник. Архитектурата на лицето се оценява както отпред, така и по профил.
дефиниция патологии на сърдечно-съдовата система много важно на този етап. В този период на развитие бебето вече има пулс. Опитните специалисти по ултразвук могат да открият и развият сърдечни дефекти. За идентифициране на регургитация (анормален кръвен поток), изследването се извършва с помощта на Доплер.
Феталните мембрани са много важни анатомични елементи, които също се оценяват по време на такова изследване. През второто тримесечие на бременността се определят основните параметри на плацентата. За да направите това, определете неговата дебелина, обем, както и кръвоносните съдове, които захранват органа.
Обем на амниотичната течност - важен критерий за ултразвуков скрининг. Превишението на този показател над нормалната стойност е следствие от високата вода. Недостатъчното количество околоплодна течност показва липса на вода. И двете патологични ситуации са изключително неблагоприятни за развитието на плода.
Вътрешни гениталии бременните жени също се оценяват по време на скрининга. Особено необходимо е провеждането на такива изследвания, ако бъдещата мама има някакви патологии на репродуктивната система. В този случай тя описва не само вътрешния слой на матката, но и неговите придатъци, както и яйчниците.
fetometry - Това е основното проучване, включено в скрининга. Тя ви позволява да определите размера на плода, както и основните компоненти на тялото му. За да се оценят получените резултати, лекарите прилагат определени норми от нормата. Комбинацията от всички признаци ще помогне на лекаря да идентифицира патологии, които са се развили в плода по време на пренаталното му развитие.
По време на ултразвуковия скрининг трябва да се определи зрелостта на белите дробове. Опитният специалист по ултразвукова диагностика може също да определи наличието на структурни патологии на бъбреците и пикочните пътища.
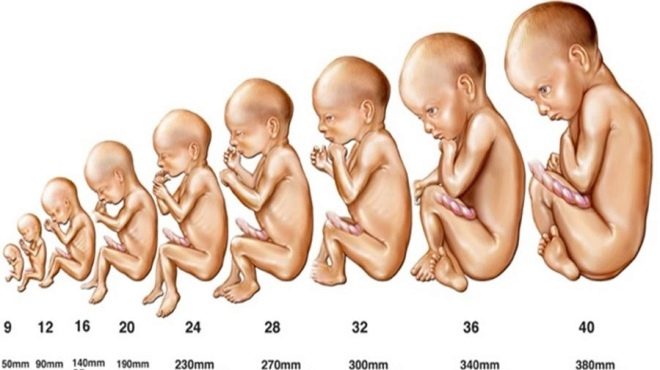
За оценка на растежа и развитието на плода на 16 седмица прилагат се някои средни стойности.
- 16-седмичен плод трябва да тежи около 100 грама.
- Дължината му е 11,5-12 cm.
- Коремната област на корема е 10,2 cm, а главата е 12,4 cm.
- Двойният размер е 30-37 mm.
- Дължината на бедрената кост в 16-седмичен плод обикновено е 1,7-2,3 cm, а костите на предмишницата - 13-18 mm.
- Дължината на семето на крака е 2,0 cm.
- Обемът на околоплодната течност в този период на вътрематочно развитие е 80-200 мл.
Оценяват се и показателите 20 седмици от бременността. По това време бебето вече значително нараства.
- Теглото на плода на този етап от развитието му е 300 грама.
- Дължината на тялото не надвишава 16,5 cm.
- Показателите за обиколката на корема в същото време могат да варират от 125 до 165 mm, а главите - от 155 до 186 mm.
- Бипариталният размер е 43-53 mm.
- Дължината на бедрената кост е 36-37 mm, а рамото е до 34 mm.
- Костите на ръката растат до 5 cm.
- В този период на бременност, дебелината на плацентата е 16.5-28.5 mm.
- Индексът на околоплодната течност е 93-130 мм.
По време на втория триместър, размерът на мозъка е задължително оценен. При 16-седмичен плод малкия мозък е 13-15 mm. Също така се определя от размера на страничните вентрикули и мозъчните танкове. По това време те са 10-11 мм.
Каква патология определя ултразвукът?
Патологиите на мозъка са може би най-тежките. До 16-та седмица хидроцефалията вече е доста добре проявена. С тази патология се определя от излишното количество цереброспинална течност. Опитни професионалисти могат определят това състояние още на 11-12 седмица от бременността, Ако тази патология продължи да напредва, това може да доведе до необходимост от аборт.
Една херния на мозъка или енцефаломенсоцелето е много опасна проява, която също се диагностицира лесно по време на втория скрининг. Често това патологично състояние идва. За да се премахне тази патология изисква задължително назначаване на лечение. За да се оцени хода на бременността в бъдеще, ще бъдат извършени няколко последователни ултразвука.
Аненцефалията е патологично състояние, при което плодът не образува мозък. В този случай, за съжаление, бременността не може да се развие. В тази ситуация лекарите могат да препоръчат да се прекъсне развитието на бременността.
Сърдечните патологии изискват задължителна диагноза. Някои от тези заболявания изискват задължително хирургично лечение веднага след раждането на бебето. За идентифициране на нарушената работа на клапаните се използват няколко ултразвукови режима. Наличието на регургитация в сърцето е ярък признак за развитие на сърдечен дефект.
Аномалиите на нервната система често водят до развитие на неврологични заболявания при дете след раждането. Някои от тях са съпроводени и с формиране на психични разстройства. Провал на нервната тръба - много опасна патология, която може да бъде идентифицирана чрез ултразвук.
Патологията на маточните и плацентарните съдове води до образуване на плацентарна недостатъчност. Продължителният ход на тази патология може да доведе до спонтанен аборт или до развитие на различни нарушения на вътрематочното развитие. Продължителният ход на плацентарната недостатъчност често води до развитие на персистираща фетална хипоксия.
Опитните специалисти по ултразвук също могат да разкрият много ортопедични патологии. Те се определят от изходната дължина на крайниците на краката, предмишницата и бедрата. Ако плодната коремна обиколка е много по-голяма от главата, този знак може да бъде изключително неблагоприятен. Това може да означава, че детето има патологично натрупване на течност (асцит) в коремната кухина. Тази ситуация може да се развие при сериозни чернодробни патологии или тумори на хемопоетичната система.
Съкращаването на дължините на основните кости може да показва някои генетични заболявания. Това е начинът, по който се проявяват някои хромозомни патологии, включително синдрома на Даун. В този случай е необходимо задължително сравнение на резултатите от ултразвука с биохимични анализи. Също така в тази ситуация е необходима консултация със семейната генетика.