Симптоми и лечение на пневмония при кърмачета
Възпалението на белите дробове е сред десетте най-опасни заболявания, които могат да доведат до смърт. Това заболяване е особено опасно за бебета, чийто слаб и "необучен" имунитет все още не е в състояние да се справи с такова прекомерно натоварване.
В тази статия ще опишем как да разпознаем и как да лекуваме пневмония при деца под една година.
Какво е това?
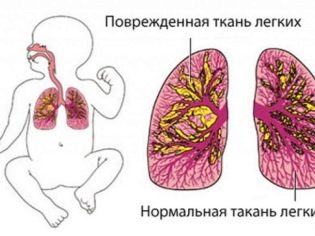
Пневмонията е цяла група заболявания, обединени от общ симптом - възпаление на белодробната тъкан, алвеоли. Най-често пневмонията е инфекциозна. Белодробната тъкан и алвеолите могат да бъдат засегнати само в някои сегменти и могат да бъдат засегнати от цели лобове. При пълна пневмония е засегната цялата белия дроб.
Такова възпаление може да възникне изолирано, но при деца заболяването е по-често вторично по характер, което по същество действа като усложнение от други заболявания и състояния.
Патологичните процеси в тъканите на белите дробове причиняват стафилококи, стрептококи, клебсиела, пневмококи, хемофилусни бактерии и други микроорганизми, както и някои вируси и гъбички.
Възпалението може да протече сравнително лесно, но при кърмачета болестта обикновено е умерено тежка или тежка., отново поради слабия имунитет. Само един бял дроб може да се възпали, а след това ще бъде едностранна пневмония, или и двете едновременно в случаи на двустранно заболяване.
Колкото по-възрастно е детето, толкова по-лесно се пренася болестта, „критичната” възраст се счита за до 5 години.
Според наблюденията на педиатрите, пневмонията при малки деца често се среща между 3 и 9 месеца.
С разпространението на антибиотици, пневмонията престава да се счита за фатално заболяване, но бебета до една година, които имат много слаб имунитет, все още умират от пневмония. Смъртността в тази възрастова група е около 40%.
причини
При кърмачета пневмонията може да бъде вродена или придобита. В първия случай белите дробове на бебето страдат дори в утробата, а във втория - след раждането. Развитието на заболяването допринася за следните условия:
- недоносени деца;
- вътрематочна хипоксия;
- родова травма, свързана с хипоксия и задушаване;
- вродено сърдечно заболяване;
- вродени малформации на белите дробове;
- недохранване, ниско тегло при раждане;
- кистозна фиброза;
- HIV инфекция.
Основата на заболяването винаги е забавяне на бронхиалните секрети. Малките деца не само имат по-слаб имунитет, отколкото при възрастни, но не знаят как да отхрачват храчка, ако се натрупват. Натрупването на храчка е благоприятно място за размножаване на патогенни бактерии.
При вродена пневмония инфекцията често се случва чрез кръвта, чрез хематогенни средства. Придобита болест - най-често следствие на заболяването, при което страда горните дихателни пътища и инфекцията е в състояние да "падне" в белите дробове.
Също така, заболяването може да започне при дете, което през първите часове, дни и месеци от живота трябваше да свърже устройство за изкуствено дишане. В този случай говорете за посттравматична пневмония.
Има и още една физиологично причинена причина за развитието на пневмония при децата. Това е така анатомични особености на дихателната система при кърмачета.
Слизестите мембрани при бебетата са много разхлабени, по-добре се снабдяват с кръв, пропускливостта на кръвоносните съдове е по-висока, което означава, че такива мембрани се подуват по-бързо с болестта. Дихателните пътища са тесни и всякакво подуване или натрупване на бронхиална слуз може да причини толкова сериозно усложнение като пневмония.
Симптоми и признаци
Вродените форми на възпаление на белодробната тъкан стават очевидни за лекарите почти веднага след раждането на бебето. Във всеки случай, в следващите няколко часа, неонатолозите ще могат да получат всички резултати от тестовете, което предполага, че бебето има пневмония.
Симптомите на вродено заболяване в първите дни след раждането се проявяват като:
- бебето има признаци на кислородно гладуване;
- тонусът на всички мускули е намален - детето суче лошо и слабо, ако изобщо го прави, ръцете и краката му висят хлътнали;
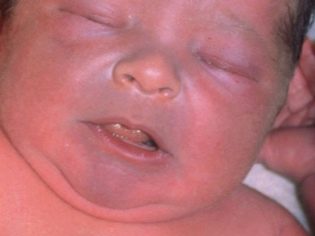
- кожата има изразени признаци на цианоза - цветът варира от синкаво до лилаво;
- температурата е нестабилна - може да се повиши до 39,5 градуса при деца, родени навреме и по-ниски до 34,0-35,0 градуса при недоносени бебета;
- в повечето случаи няма рефлекс на дишането и преглъщането - детето се нуждае от механична вентилация и хранене чрез сонда;
- увеличаване на слюните.
Ако инфекцията настъпи по време на раждането или след тях, симптомите могат да се появят след няколко дни, или след няколко седмици, когато нищо неподозиращата майка няма да бъде у дома с бебето.
Първите признаци на развитие на възпалителния процес в белодробната тъкан са следните:
- нарушаване на апетита, отказ на гърдата или бутилка със смес;
- нарушено храносмилане, подуване на корема, повишено газообразуване, диария, обилно и често повръщане;
- цианоза на назолабиалния триъгълник, цианоза на езика;
- бледа кожа;
- неравномерно дишане с „хриптене”;
- плитка кашлица.
Доста често при кърмачетата от първата година на живота пневмонията изобщо няма изразени симптоми, възниква в латентна форма, без треска и кашлица и това е най-опасният сценарий. Само внимателно отношение към детето ще помогне да се подозира, че нещо не е наред.
Скритите форми на заболяване се характеризират с постоянно чувство на жажда, летаргия, сънливост, проблеми с апетита, забавяне на теглото или загуба на тегло.
диагностика
Ако се появят някакви симптоми, които могат дори индиректно да показват възможна пневмония, родителите трябва незабавно да се свържат с педиатър.
Лекарят внимателно ще изследва кожата на детето, ще оцени цвета му, ще се вслуша в белите дробове - за пневмонията е характерен специален шум “цвят” на вдишването и издишването. След това може да се зададе:
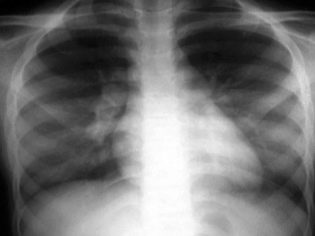
- рентгенова снимка на белите дробове;
- компютърна томография на гръдния кош;
- събиране на храчки за анализ (за определяне на вида и вида на патогена);
- общи и подробни кръвни изследвания;
- кръвен тест за газ (за определяне на степента на кислородно гладуване).
Най-често, за да се извърши задълбочен преглед на детето, трябва да бъде хоспитализиран, защото в болницата има възможност да се извършат всички диагностични процедури бързо, защото колкото по-рано се започне лечението, толкова по-благоприятна ще бъде прогнозата.
лечение
Терапия за пневмония започва с употребата на антибиотици. Бебето се предписва мускулно или под формата на суспензия (с фокална, локализирана пневмония). В зависимост от вида и вида на патогена изберете едно или друго антимикробно лекарство.
Разглеждат се антибиотици от първа линия при кърмачета лекарства от пеницилинова група. Най-трудно е да се избере лечение за болнична пневмония, тъй като микробът, който бебето може да получи в родилния дом или болницата на детска болница, е изключително устойчив на повечето съществуващи антибиотици. По време на болничната пневмония най-вероятно е фатален изход.
За да се улесни отделянето на храчки, детето се предписва специални лекарства - муколитици под формата на сироп.Инхалациите с тях са полезни за по-големи деца, за детето е трудно да извърши инхалационната процедура.
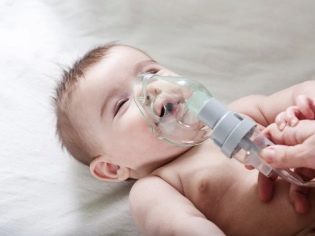
С тежко протичане на заболяването може да се назначи хормонални лекарства. За кислородно гладуване на детето се предписва кислородна маска.
Ако детето влезе в болницата със симптоми на интоксикация (което е повече от половината от бебета с пневмония), тогава се посочва детоксикационна терапия - интравенозно приложение на физиологичен разтвор с минерални, витаминни препарати.
За да се ускори отделянето на бронхиални секрети, майката или друг възрастен, който е с бебето в болницата, се обучават в техниката на вибрационния масаж на базата на вибрационно докосване на пръстите в областта на бронхите и дробовете.
Спазването на всички препоръки и предписания, както и правилно подбраните медикаменти могат да излекуват детето. 10-14 дни.
Лекарите понякога позволяват да се лекуват леки форми на патология у дома. Естествено, всички традиционни методи и методи за лечение на пневмония при кърмачета са строго противопоказани.
предотвратяване
Единствената убедителна възможност за защита на бебета от пневмония е пневмококова ваксина. В 80% от случаите именно този патоген причинява заболявания при малки деца. Ваксината срещу пневмококова инфекция се прилага безплатно. От 2014 г. тази ваксина е включена в националния календар за превантивна ваксинация.
Американска ваксина "Prevenar" се прилага на деца след 2 месеца.
Дете, което не е изложено на риск, е родено на пълни срокове, няма вродени сърдечни дефекти и може да бъде препоръчано да бъде ваксинирано от 3-месечна възраст.
Схемата на ваксинация за пневмококова инфекция изглежда така:
- 2-3 месеца;
- 4,5 месеца;
- 6 месеца.
Реваксинирайте детето след година и половина. Броят на реактогенната ваксинация не се прилага, повечето бебета го възприемат без никакви странични ефекти.
Не може да се каже, че ваксината напълно елиминира риска от инфекция, но дори и пневмокок да влезе в тялото на ваксинираното дете, малко вероятно е да предизвика пневмония и други сериозни последствия, тъй като инфекцията ще тече лесно. Между другото, тази ваксина е също така ще предпази бебето от гледна точка на вероятността от развитие на тежък бактериален отит, менингит, възпаление на сливиците.
От 10 до 20% от детската пневмония са свързани с друг патоген - хемофилен бацил. От нея има и ваксинация, която съвпада с времето с ваксинация срещу пневмококова инфекция. Тя също рядко причинява негативни ефекти върху тялото на детето.
Следните препоръки могат да се отдадат на неспецифични мерки за превенция на пневмония:
- Едно дете на първата година от живота трябва да бъде по-внимателно защитено от възможна инфекция с грип, АРВИ и други вирусни заболявания, което може да бъде усложнение от пневмония.
- Ако бебето е кърмено, кърменето трябва да се поддържа, макар и докато детето навърши 1 година. Майчиното мляко осигурява допълнителни антитела към различни вируси и бактерии.
- Детето трябва да прекарва повече време на открито. И родителите трябва да издухат детската стая няколко пъти на ден, да направят мокро почистване в нея, да поддържат правилната температура и влажност.
- При температура от 20-21 градуса топлина и относителна влажност на въздуха 50-70%, рискът от бронхиална слуз, дори при дете, което вече е болен, ще се сгъсти и ще предизвика възпалителен процес в белодробната тъкан, е минимален. Колкото по-горещ е въздухът в помещението и по-сухия въздух, толкова по-бързо слузта в бронхите и назофаринкса се превръща в съсиреци и кора.
- Всички настинки и други заболявания, свързани с проява на респираторни симптоми, възникващи с кашлица, хрема, трябва да се лекуват своевременно, без да им позволяват да се отклоняват. Деца под една година трябва да бъдат редовно показвани на лекаря.
- Ако бебето все още е болно с ТОРС или грип, както и всички други заболявания с дихателни прояви, тогава родителите трябва да му осигурят спокойствие и много топли напитки. Засиленият режим на пиене ще помогне за предотвратяване на сгъстяване и изсушаване на бронхиалната слуз.
- По време на бременност, бременната жена трябва да посети антената, навреме, за да премине всички необходими тестове, така че в случай на стафилококова или пневмококова инфекция навреме да получи необходимото лечение. Това ще намали риска от вродена пневмония при бебето.
За това какво да правим с пневмония при деца, вижте следното видео.