Панкреатит при деца: от симптоми до лечение
Педиатричният панкреатит е доста често срещана диагноза, особено при деца с определени проблеми с храносмилането. Заболяването може да бъде изключително опасно, ако детето не успее да получи подходящо лечение своевременно и следователно задачата на не само лекарите, но и родителите, е ранно откриване на патологията.
За болестта
За присъствието на панкреаса в нашето тяло, ние често започваме да предполагаме само тогава, когато изведнъж "се провали". Детският панкреатит, който често започва без умения или „маски” като разнообразни заболявания на храносмилателния тракт, не е изключение.
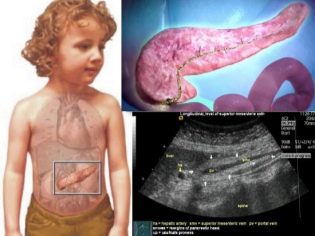
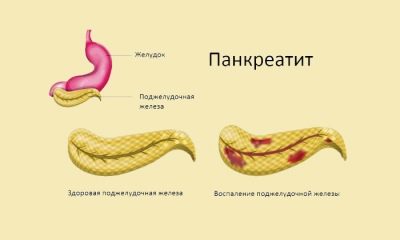
Панкреатитът е възпалителен процес в тъканите на панкреаса. Намира се до стомаха. Стомахът приема храна, в него преминава първичната разбивка, след което хранителната маса навлиза в тънките черва и това е мястото, където са необходими храносмилателни ензими, които в допълнение към инсулина се произвеждат от панкреаса. Тя дава секретния си продукт на дванадесетопръстника. Но така работи здравата жлеза.
При възпалените панкреатични ензими се произвеждат нормално, но те се активират по-рано, отколкото са нужни за правилното храносмилане. Това само усилва възпалителния процес, тъй като желязото, всъщност, започва да се усвоява. Постепенно тъканите на жлезата са увредени, те са по-лоши при справяне с тяхната ензимна производствена задача и се развива ензимен дефицит. В тежки случаи, некротичните промени в жлезата започват - панкреатонекроза, при която прогнозите са много разочароващи. В много случаи тя завършва със смърт.
Панкреатит се появява при деца в приблизително 15-25% от случаите, ако вземем групата податлива на заболявания на стомашно-чревния тракт като основа.
Много често началният панкреатит остава незабелязан. Родителите лекуват напълно различни заболявания, симптомите наподобяващи възпаление на панкреаса, например, дисбиоза или гастрит.
Класификация и видове
Лекарите, които определят вида на панкреатита, използват различни системи от класификации. Първите се появяват в средата на миналия век, но приписват възпалението на панкреаса само на алкохолици. Когато стана ясно, че и децата и възрастните, които не пият алкохол, страдат от болестта, беше създадена универсална класификация, която през 2007 г. бе допълнена от немски учени.
Така днес всички случаи на възпаление на панкреаса се разделят на:
- остър панкреатит;
- повтаряща се остра;
- хроничен;
- хроничен в острата фаза.
За да разберем по-добре същността на това разделение, трябва да знаем, че процесът, който току-що се появи с всички негови характерни симптоми, се нарича остър. Ако болестта се появи отново преди половин година от момента на остър панкреатит, те говорят за повтарящо се остро заболяване. Ако са изминали повече от половин година, лекарите диагностицират “хроничен панкреатит в острата фаза”.
В зависимост от въздействието на панкреаса, ако деструктивните процеси са започнали в тъканите му, определете:
- едематозен панкреатит (жлезата е едематозна, но само отделните клетки са повредени, няма големи некротични области);
- деструктивни (има некротични огнища).
Определяйки състояние, лекарите уточняват, че са налице малки, средни или големи центрове на некроза.Трябва да се отбележи, че лекарите обикновено не използват термина “панкреатонекроза”. Те се управляват главно от патолози, за да опишат причините за смъртта.
В хода на заболяването има няколко фази:
- ензимен етап - трае до 4-5 дни;
- реактивен период - започва на 5-6 дни и приключва на 14 дни;
- секвестиране - започва от 15-ия ден от началото на заболяването;
- етап от изхода - Продължава около шест месеца след началото на заболяването.
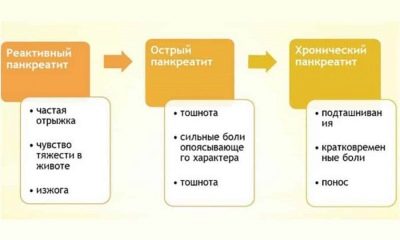
Детският панкреатит, ако е остър, обикновено е придружен от възпаление и подуване на жлезата. В най-тежките случаи се проявяват хеморагични симптоми - кръвоизлив. Но в детска възраст остър панкреатит в чиста форма е много рядък. В 90% от случаите при деца се регистрира хронично заболяване, което често е скрито.
Особеността на детството налага отпечатък върху диагнозата: Ако бебето е диагностицирано с реактивен панкреатит, тогава лекарите го смятат за панкреатичен отговор на различни патологични процеси в стомашно-чревния тракт и такова заболяване е обратимо с подходящо и навременно лечение.
Ако не се лекува, реактивният панкреатит за децата може да се превърне в истински, в който започва да унищожава тъканите на жлезата.
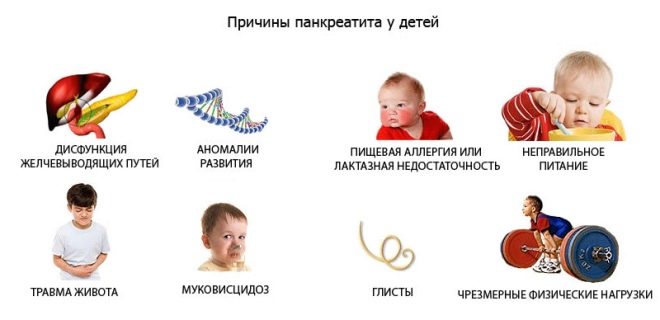
причини
Панкреасът на детето може да реагира с възпаление и подуване на много неблагоприятни фактори, но след това собствените му ензими, които започват да се активират преди време точно в жлезата, стават причина за засилване на възпалителния процес. В същото време страдат не само жлезистите тъкани, но и цялото тяло, защото клетките на тъканите на упадък започват да навлизат в кръвния поток и именно това е причината за интоксикация в острата форма на заболяването. Това може да бъде панкреатит със салмонелоза и остра инфекция с херпесен вирус, с ентеровирус (чревна инфекция).
Родителите не винаги отдават значение на симптомите на острия панкреатит, а след това болестта може да се превърне в хронична. Екзацербации ще се появят, когато различни ситуации и фактори влияят на тялото на децата:
- хранително отравяне;
- всяко вирусно заболяване;
- гъбични инфекции;
- хранителни алергии;
- преяждане или недохранване;
- стрес, тревожност.
Смята се, че основната причина за възпалителния процес в жлезата е нарушение на изтичането на секрети, които тя произвежда. Екскреторните канали могат да започнат да се справят по-зле с функциите си след тъпа коремна травма, на фона на паразитни заболявания при деца (особено при описторхоза и наличие на аскарис), при наличие на различни заболявания на храносмилателната система (гастрит, гастродуоденит, хепатит, жлъчно заболяване).
Жлезата може да започне да произвежда излишък от ензими, които просто не могат да бъдат напълно елиминирани в дванадесетопръстника, в такива случаи:
- детето яде неправилно - има много мазнини, пикантни, чипс, бързо хранене, пие много сода, яде неравномерно, преяжда се;
- детето е претърпяло тежко отравяне;
- бебето е алергично към храни или лекарства (кортикостероидни хормони, антибиотици, сулфонамиди, цитотоксични лекарства, някои нестероидни противовъзпалителни средства са особено опасни за панкреаса на панкреаса на детето);
- детето е с диагноза затлъстяване;
- Има потвърдена излишна функция на щитовидната жлеза.
Често панкреатитът се развива при деца, които са имали паротит (паротит) и дизентерия.
Признаци на
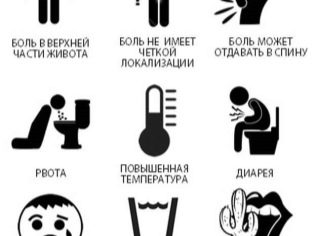
Остра атака на панкреатита може да бъде разпозната от силна болка в стомаха. Тя се развива внезапно и доставя доста ясно изразено неудобство. Деца в съзнателна възраст (5-6 години, 7-8 години и по-възрастни) могат да опишат чувствата си и да посочат точно къде боли. При бебетата се проявява атака на болка силен вик и бутане на краката към стомахавъв връзка с което майките често бъркат възпалението на панкреаса с чревни колики.
Болката при детето е концентрирана главно в горната част на коремамнозина се оплакват леко "дава" на дясната страна на тялото. Остра атака, характерна за повръщане, в родителите си може лесно да се разграничат жлъчни примеси. След припадък няма такова облекчение. отново започва да се чувства зле. Често температурата се повишава.
Важно е да се обърне внимание на цвета на урината и изпражненията. Ако главата на панкреаса се възпали и увеличи в размер, детето може да се развие механично жълто - изтичането на жлъчката се нарушава, във връзка с което неговите оцветяващи пигменти влизат в кръвта. Кожата става бяла, бялото на очите, урината е оцветена в тъмно, а изпражненията, напротив, става светла, почти бяла.
Когато са описани признаците на остър панкреатит, е важно да се повика линейка. Но в повечето случаи, детският панкреатит се появява в по-леки форми, а възрастта също играе роля: колкото по-малко е детето, толкова по-малко видими са признаците на панкреатично заболяване.
Трябва да се обърне внимание на симптоми като метеоризъм, подуване на корема, повтарящо се гадене и повръщане, хлабави изпражнения, загуба на апетит. Температурата обикновено е в рамките на 37.0 градуса и малко по-високо бебето изглежда бледа, суха уста.
Хроничното заболяване на панкреаса е силно придружено тежки болки. От време на време детето обикновено се оплаква от болка болки в стомаха, които могат да се увеличат, ако в навечерието на бебето изяде нещо мазнина или пие сода, както и по време на периоди на емоционален и психологически стрес, силно физическо натоварване. Такива болнични атаки също са кратки - от един час и дълго - до няколко дни.
Децата с хроничен патологичен процес в панкреаса са предразположени към киселини в стомаха намален апетит, често се наблюдава гадене, особено след хранене, често страдат от нестабилна дефекация - запекът се заменя с диария и обратно.
Симптомите на усложненията могат постепенно да се развият - детето започва да отслабва, развива плеврит или диабет.
Как да диагностицираме?
Самодиагностиката не си струва. Ако се появят описаните по-горе признаци, си струва да посетите лекар, за да се подложи на подробен преглед. Лекарят ще бъде в състояние да подозира признаците на панкреатит при дете, когато палпира епигастралната област, особено ако панкреасът е подут и разширен. Но диагнозата се прави не само чрез комбинация от симптоми и ръчно изследване. Важна роля играе лабораторната диагностика.
Ако детето има остър панкреатит, в кръвта се открива голям брой левкоцити, високи стойности на СУЕ. По-точна информация се дава чрез биохимичен кръвен тест - той може да определи повишената активност на панкреатичните ензими, както и високото съдържание на глюкоза в кръвния серум. В изпражненията се определя и наличието на някои панкреатични ензими.
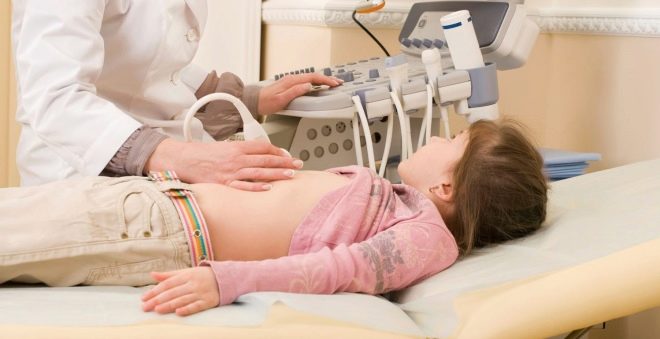
Детето прави ултразвуково сканиране на панкреаса, стомаха, жлъчния мехур. Ултразвукът дава възможност да се види дали жлезата е увеличена, дали има подуване, промяна на формата или области на некротично увреждане. Ако е необходимо, може да се препоръча компютърна томография на коремните органи или ЯМР.
След като отиде при лекаря с характерни оплаквания, е много важно да получи възможно най-много лабораторна и инструментална информация, за да различи панкреатита от стомашни язви, остър холецистит, бъбречна колика, чревна обструкция и апендицит.
Как да се лекува?
Как за лечение на остра или хронична панкреатит, зависи от това колко големи са лезиите на жлезата, дали има усложнения. Във всеки случай, както при остро заболяване, така и при обостряне на хроничното, важно е да се създадат условия, така че жлезата да е във функционална почивка, т.е. терапевтично гладуване да се предписва за няколко дни, докато атаката се оттегли.
Остър панкреатит изисква дете в болница (до 3-4 години - с родителя). Бебето се препоръчва почивка на легло и липсата на храна, не можете да хранят нищо. Можете да пиете минерална вода, чийто състав е алкален. На детето се прилага разтвор на глюкоза, хемодез, ензимни препарати. След 2-3 дни се предписва терапевтична диета, при която панкреасът няма да произвежда твърде много ензими.
Такава храна предполага пълна забрана на мастни и пържени ястия, на концентрирани месни бульони, свинско месо, свинска мас, карантии, всички пушени, колбаси и колбаси, мазна риба, консервирани, кисели, сосове, яйца, подправки, суров лук, чесън, фасул, спанак, банани , нар, грозде, сладкиши, какао и газирани напитки, сладкиши. Менюто на детето наподобява меню гастрит, включва зеленчукови ястия, картофено пюре, картофено пюре, зеленчукови супи, варено и печено месо, птиче месо, риба. Сред минералните води се дава предимство на "Есентуки" (№ 4, 177) и "Нарзан".
Ако детето има хроничен панкреатит, анестезията се счита за основна тактика в лечението. Освен това е важно да се планира храненето на детето, така че да се изключат повторни обостряния.
По време на рехабилитацията след атаката лекарят може да предпише лекарства. панкреатични ензими (панкреатин, креон) - тези лекарства ще допринесат за храносмилателните процеси, докато леко зареждат самия панкреас. Важно е да се следи режима на деня, храненето. Лечението е възможно у дома.
Точният списък на лекарствата, които лекарят може да предпише на малък пациент, ще бъде докладван от самия лекар след прегледа, защото се прилагат и други лекарства за отстраняване на свързаните с тях симптоми и патологии: използват се антибиотици, хормонални лекарства и спазмолитици. Режимът също е индивидуален.
В тежки случаи, когато консервативното лечение не помага и се развиват деструктивни промени в жлезата, според клиничните препоръки може да се извърши хирургично лечение - резекция на жлезата, некротомия, отстраняване и оттичане на абсцес на жлеза.
прогнози
Много учени са посветили своите монографии на панкреатит, но дори и в тях няма да намерите изобилие от информация за прогнозата - това е много индивидуална болест. Като цяло може да се отбележи, че леките форми на остър реактивен панкреатит при деца имат доста благоприятни прогнозиако, разбира се, родителите и лекарите незабавно предоставят на детето необходимата помощ и лечение. По-лошо от прогнозата за хеморагична и гнойна форма на заболяването. При панкреатична некроза вероятността от смърт е висока.
В хроничната форма на детска панкреатична болест е трудно да се правят прогнози - всичко зависи от това колко често и колко болестта се изостря.
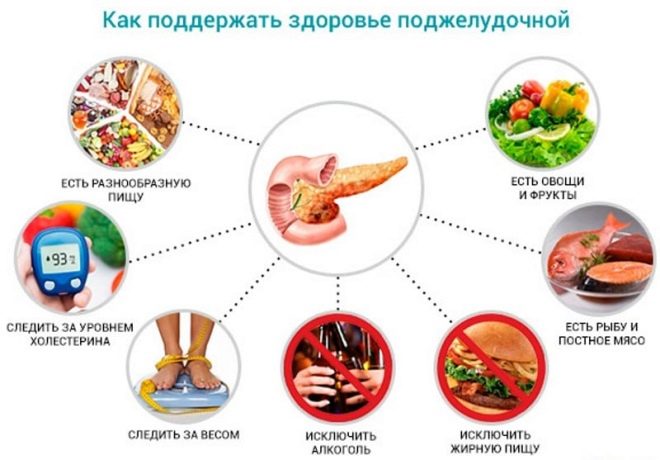
Ако детето се храни правилно, води здравословен начин на живот, редовно се подлага на превантивно лечение за предотвратяване на рецидив, получава необходимото спа лечение, от което се нуждае, тогава прогнозите също се оценяват като доста благоприятни.
Становище на д-р Комаровски
Известният педиатър Евгений Комаровски твърди, че панкреатитът е болест на неправилен начин на живот и винаги е по-лесно да се предотврати, отколкото да се излекува (ако не е наследствена форма на заболяването). За профилактика на това заболяване лекарят предлага редица мерки.
- Не прехранвайте детето, не го насилвайте да изяжда всичко до трохите - това е мястото, където започват да се формират неправилни хранителни навици.
- Внимателно се уверете, че продуктите на масата на детето са термично обработени доста добре, така че да имат валиден срок на годност.
- От ранна възраст обучавайте детето си за мобилност и активност. Легният начин на живот, мързел и постоянно гледане на карикатури в комбинация с чипс или хамбургери могат да доведат до затлъстяване на вътрешните органи, включително на панкреаса.
- Учете детето си да яде здравословна храна, ако не го харесва (което изобщо не е необичайно), сменете храната, подредете я и ястия по различен начин, за да са по-привлекателни. Гладното дете ще яде онова, което се предлага - това е златното правило.
- Закрепете и подмладете бебето си, вървете повече във въздуха, използвайте бърсане и студени бани.
Не е необходимо по някаква причина да се дават на детето хапчета (от главата, от свещениците, от обрива и т.н.). Неконтролираното и прекомерно лечение е една от основните причини за детския панкреатит.
Отзиви
Според родителите, при лечението на панкреатит при едно дете най-трудно е да се поддържа диета, препоръчана от лекарите. При пауза с храна, ако храната не се препоръчва изобщо, след атаката детето започва да иска да яде на следващата сутрин, а след това желязната воля се изисква от родителите. В някои случаи, ако децата са на възраст над 3 години, лекарите могат да пият малко количество вода с мед.
При лечение на хроничен панкреатит майките често признават, че не е възможно да се издържи на препоръчителната диета за дълго време. Във всеки случай има сривове (например на празници). Повечето твърдят, че Именно тези сривове водят до появата на болка и дискомфорт, диария, но след възобновяването на правилното хранене всичко си отива. Като правило, както казват опитни родители, след няколко години на правилна диета, храни, които преди това са били забранявани, могат постепенно да се добавят към диетата на детето на малки порции. При разумно представяне състоянието на детето не страда.
За панкреатит при деца вижте следното видео.